見分け方は?細菌とウイルスで症状が異なる急性扁桃炎の治療

のどが痛くて熱があると、まずは新型コロナウイルス感染症(以下、コロナ)が疑われるかもしれません。少し前まではコロナかもしれないと思うとすぐにPCR検査が行われていましたが、感染することに対する抵抗感が弱くなり、自宅で療養を選択する人も増えてきています。
しかし、実際には似たような喉の症状でもコロナではない場合があり、なかにはすぐに治療しないと重症化するような疾患も紛れています。ここではそのような疾患のひとつである急性扁桃炎について解説します。
目次
急性扁桃炎とは

急性扁桃炎とは、のどの痛みと発熱をきたす細菌感染症です。原因と症状の特徴を確認しておきましょう。
扁桃の役割
そもそも扁桃とはどのようなものを指すのでしょうか。
扁桃はのどの辺りにある組織で、元々免疫の要としての役割を担っている組織のことです。体内に細菌が侵入しては困りますから、細菌がよく入ってくる入り口である口やのどのところで体を守っています。
扁桃は、実は複数種類あります。口の中に見えるのが口蓋扁桃です。口を開けたときに左右にデコボコした膨らみがありますが、それが口蓋扁桃になります。それに加えて、咽頭扁桃(アデノイドという別名があります)、舌扁桃、耳管扁桃といった扁桃組織が、のどの入り口にぐるりと存在し、細菌の侵入に目を光らせています。
この扁桃はリンパ組織の集合体です。普通のリンパ節はリンパ球が出たり入ったりして免疫を支えているのに対して、扁桃はリンパ節が出て行くしかない特殊な組織になっています。
というのは、口は細菌が入ってくる場所ですから、様々な細菌がどのようなものかを判別し、体中にその情報を伝えるのが役割です。口から異物が入ってきても便として体外に出てしまえば問題は無いのですが、いざ血液中に入ってきてしまったときにすぐに対応できるように、免疫の準備をしておくために扁桃で異物を認識しておく仕組みになっているのです。
急性扁桃炎の原因
このような免疫の要である扁桃ですから、ここに細菌が感染してしまうと免疫担当細胞が一気に活性化し、炎症が急激に引き起こされます。これが急性扁桃炎です。急性扁桃炎は、ウイルス感染や過労などによって抵抗力が低下したときに、扁桃に細菌が感染することで急性に炎症が起こる病気なのです。
一応他の扁桃組織にも感染が起こることはありますが、ほとんどの場合は最も異物に接することが多い口蓋扁桃が急性扁桃炎の原因となります。
原因となる細菌はA群β溶血連鎖球菌、黄色ブドウ球菌、肺炎球菌などです。
急性扁桃炎の症状
前述の通り、免疫の要である扁桃に急激に炎症が起こりますから、全身症状も強く出ます。急激に悪寒を伴う発熱で発症し、それとほぼ同時期から激しい咽頭痛を感じます。
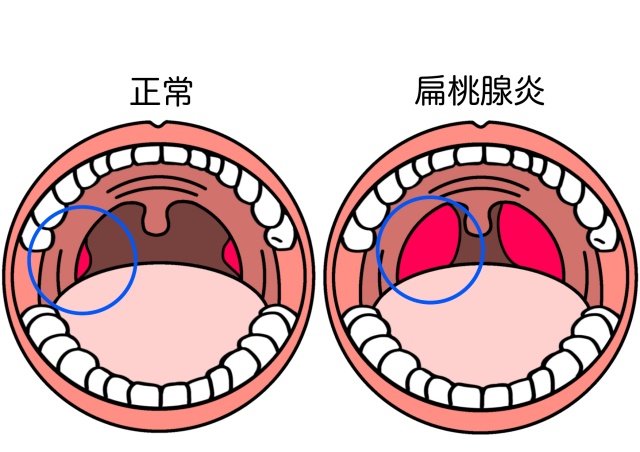
のどをのぞき込むと、口蓋扁桃の部分が真っ赤に腫れています。また、細菌感染と自身の免疫の戦いの産物である膿が大量に見られるようになります。
急性扁桃炎が起こったときにはのどの痛みのためになかなか水分が取れないことがあります。小児で水分がなかなか取れない場合は脱水になってしまい、点滴が必要なこともあります。
大人は痛み止めを使いながらなんとか水分を取ることができるため、抗生剤の内服をすることで症状は次第に治まっていく場合がほとんどです。
細菌とウイルスで症状が異なる扁桃炎

扁桃炎を起こす原因には細菌とウイルスがありますが それぞれで起こってくる症状がやや 違います。どのような特徴があるのでしょうか。
細菌が原因になる溶連菌性扁桃炎などの症状
細菌感染症によって起こってくる扁桃炎の中で、特に多いのが溶連菌という菌によって起こってくる扁桃炎です。溶連菌にもいくつか 種類はあるのですが、特に頻度の高いのがA群β溶血性連鎖球菌による扁桃炎になります。
主となる症状としては、喉の痛みや発熱、首のリンパ節の腫れなどですが、全身に皮疹が出てくることもあります。口蓋扁桃を見てみると大きく腫れていて、白苔と呼ばれる白い膿の塊がついていることもあります。
溶連菌による扁桃炎で怖いのは後遺症です。急性扁桃炎を起こした後に、腎臓に炎症を起こしたり、リウマチ熱という発熱を起こしたりすることがあります。
ここにはA群β溶連菌に対して体が作る免疫のタンパク質である抗体というものが関わってきます。抗体は体にとっての異物を検知した際に、異物に特異的な構造を見つけて、その構造に結合しやすい構造をしたものが作られます。ところが、A群β溶連菌に特徴的な構造というのが、体の中の腎臓にある構造と非常に似通っています。そのためA群β溶連菌に感染した後、体が免疫反応を起こして対抗するための抗体を作ると、その抗体が腎臓に結合してしまいます。
抗体が結合すると体の中の免疫細胞がその結合したところに向かって攻撃を仕掛けてしまい、細菌に対する攻撃が起こるのはもちろん、腎臓に対しても攻撃が起こります。それによって腎臓で炎症が起こってしまうのです。
そのため、明らかに溶連菌に感染したと思われる扁桃炎を見た後に、突然の血尿やむくみ、 血圧上昇をきたした場合には腎臓に何らかの影響があり、糸球体腎炎を疑って検査をする必要があるのです。
リウマチ熱も同じように溶連菌の感染の後に起こってくる発熱です。抗生剤による治療を行うとほとんど発症することはなくなるので、現在起こっている件数は非常に少ないのですが、関節痛や発熱、胸の痛みなどを起こしてきます。そしてリウマチ熱が怖いのは、放置すると心臓の弁の構造を破壊してしまうことです。
このように溶連菌による扁桃炎の場合、扁桃炎自体による症状もしんどいのですが、その後に起こってくる合併症についても気をつけなければならないのです。
ウイルスが原因になる伝染性単核球症などの症状
ウイルスによる扁桃炎の代表となってくるものは、伝染性単核球症です。そして、伝染性単核球症を引き起こすウイルスとして多いのが、EBウイルスです。
EBウイルスは、子供の頃に感染すると普通の風邪のような症状を起こして自然に治りますが、20歳前後になって初めて感染すると、伝染性単核球症を引き起こしてきます。症状としては扁桃炎が起こってくるほか、高熱が出たり、リンパ節が腫れたりします。
EBウイルスの感染経路としては、一般的な風邪と同じような飛沫感染のほか、誰かとキスをして感染するケースがあります。そのため伝染性単核球症には、Kissing diseaseという別名もついています。
このような特徴から、20歳ぐらいに突然起こった扁桃炎を見た時は、キスをしていないか確認する必要もあります。
他に扁桃炎を引き起こすようなウイルスとしては、ライノウイルス、コロナウイルス、アデノウイルス、単純ヘルペスウイルスなどがあります。いずれも飛沫によって感染するウイルスになってきます。
ウイルスによる扁桃炎は、咽頭痛の他に発熱などを伴いますが、細菌性の扁桃炎と違って腎炎などの合併症は起こってきません。
細菌とウイルスの見分け方と治療法

では細菌性の扁桃炎とウイルス性の扁桃炎はどのようにして見分けたらいいのでしょうか。そして、それぞれどのように治療すればいいのでしょうか。
細菌性とウイルス性の見分け方
細菌性とウイルス性の扁桃炎を見分けるためのポイントは、まず症状自体を見極めることです。特に扁桃腺自体を見ることで、ある程度の見分けがつきます。
細菌性の扁桃炎では、白い白苔が扁桃腺に付着していることが多いです。一方でウイルス性のものではあまり見られません。
全身症状としても、細菌性の扁桃炎の方が、一般にウイルス性のものよりもやや症状が強い 傾向があります。熱も高めに出ますし、関節痛も細菌性の扁桃炎の方によく出ます。
細菌性でも特に溶連菌の扁桃炎を疑った場合には、迅速検査キットを使用します。扁桃腺の表面を拭った検体を、迅速キットに使用することで15分程度で溶連菌の検出ができます。
他の細菌による感染症だったとしても、表面を拭ったものを培養することで、原因となった細菌を特定することができる場合があります。
一方、ウイルス性の場合は特異的なものを診断するような診断キットはありません。
治療法の違い
細菌性の扁桃炎の場合には、適切な抗生物質を使用することで治療効果が早く出てくるほか、合併症の発症を予防することができます。特に溶連菌の場合には、腎炎やリウマチ熱が起こってきますので早期に対応する必要があります。
ウイルス性の扁桃炎の場合には特異的な治療はありません。症状を抑えるための薬を使用するぐらいで、あとは自分自身の免疫で改善してくるのを待つことになります。
重症化・慢性化することもある急性扁桃炎
細菌性の急性扁桃炎は抗生剤の内服で治療します。治療への反応性は良好で、1週間もすれば軽快します。しかし治療をしなかった場合や、免疫力が低下していて治療をしてもなかなか有効に治療しきれなかった場合には重症化したり、慢性化したりすることがあります。
扁桃周囲炎
扁桃周囲炎は、扁桃に起こった炎症が扁桃の周りの組織に波及することを言います。扁桃は充実性の組織で、境界がはっきりしていますから、炎症が起こってもその中にとどまることが多いです。しかし、治療がなかなか行われないと周囲の組織に感染を広げます。
扁桃周囲ののどは、粘膜の下は筋肉、そして結合組織という組織でできています。結合組織は比較的密度の低い構造をしていますから、水分が広がりやすくなっています。水分に細菌が混じると、細菌も非常に広い範囲に広がっていってしまいます。扁桃周囲炎になってしまうと非常に広い範囲の炎症が起こり、症状もひどくなってきます。
扁桃周囲膿瘍
扁桃周囲炎になっても治療を行わずに放置していると、扁桃周囲に侵入した細菌がそこで増殖を始め、コロニーを形成します。これが膿瘍です。膿瘍になってしまうと細菌の塊の周りに丈夫な被膜ができてしまうため、免疫細胞がなかなか中にたどり着けなくなります。また、抗生物質もなかなか中に入れませんので、治療が困難になってしまいます。
さらに扁桃周囲膿瘍は周囲の組織の炎症を来し、炎症がどんどん広がります。
炎症が起こると、組織は腫れてきます。のどの辺りは非常に複雑な構造をしており、重要な血管、気管、食道などが存在します。膿瘍が出来、周囲の組織が腫れてくるとそれらの構造物が圧迫されて通りが悪くなります。
もっとも重大な影響は気道への影響です。扁桃周囲膿瘍が進行すると気道を狭窄させてしまい、窒息に至ることがあります。
ですので、扁桃周囲膿瘍になってしまった場合は即刻手術が必要です。膿瘍壁を切り開き、中の細菌を外に排出することでそれ以上感染がひどくなることを防ぎます。その上で抗生剤を投与し、感染が落ち着くのを待ちます。
この処置は全身麻酔で行います。全身麻酔は人工呼吸を必要とするため人工呼吸用のチューブを気管に挿入しますが、扁桃周囲膿瘍で狭くなった気道に人工呼吸のチューブを通すことが困難な場合もあります。そのような場合は手術をしてもしばらくは気道周囲の腫脹が引かないこともありますから、数日間人工呼吸のチューブを入れて麻酔をかけたままにすることや、気管切開を必要とすることもあります。
慢性扁桃炎
慢性扁桃炎は、口蓋扁桃に生じる慢性の炎症で、しばしば急性炎症を反復します。この急性炎症は体調不良や感冒、過労などによって免疫が弱まったときに起こります。症状は急性扁桃炎と同じですが、繰り返すのでやっかいです。
この慢性扁桃炎は、扁桃だけの問題ではないことがあります。扁桃に炎症があることで免疫が活性化され、体の他の場所で様々な疾患を引き起こします。例えばIgA腎症という腎不全を引き起こす病気や、関節リウマチなどが関与しているといわれています。
そのため、それらの病気の状態を改善させるために慢性扁桃炎の場合には扁桃摘出術を行います。
急性扁桃炎と思っていても、繰り返す場合には慢性扁桃炎と考えて治療を行います。
のどの痛みはコロナだけじゃない
のどが痛くて熱がある、というとコロナを疑いがちです。しかし、のどの痛みの原因には急性扁桃炎をはじめとする様々な疾患があります。
コロナかもしれない、他のカゼかもしれないと思っても、強いのどの痛みがある場合には急性扁桃炎を疑って病院を受診することも必要です。





